宫腹腔镜术后“好孕+防复发”双攻略!手把手教你避开90%人踩过的坑!
发布于:2025/6/9

在对抗不孕症的征程中,手术治疗堪称一把“双刃剑”,让无数患者陷入纠结——既期待它能精准清除病灶,又不得不面对潜在的风险,可谓“疗效显著却代价不菲”。
橄榄树生命遇到过很多难孕女性,都曾尝试宫腹腔镜手术,有人甚至反复经历多轮治疗,却依然与好孕失之交臂。与此同时,“能否跳过手术,直接进行试管婴儿?”也成为了许多患者心中迫切想要解开的疑问。
为此,橄榄树生命整理了专业且全面的科普内容,详细剖析宫/腹腔镜的适用病症,深度解读宫腹腔镜联合治疗不孕症的优势与局限,希望能帮到你。

在妇科诊疗领域,宫腔镜堪称兼具“侦察”与“作战”能力的全能利器。作为一种专门针对子宫内部的内窥镜技术,它能将细小的探头精准送入宫腔,如同给医生装上“透视眼”,让子宫内的真实状况分毫毕现于屏幕之上。
无论是病灶的具体形态、所处位置,还是波及范围,都能清晰捕捉。更值得一提的是,宫腔镜突破传统检查局限,可在直观视野下直接进行组织取材、定位刮宫等操作。
这种“眼见为实”的诊疗模式,极大提升了疾病诊断的准确性与可信度,让隐蔽的子宫疾病无所遁形,同时也为后续精准治疗奠定坚实基础。
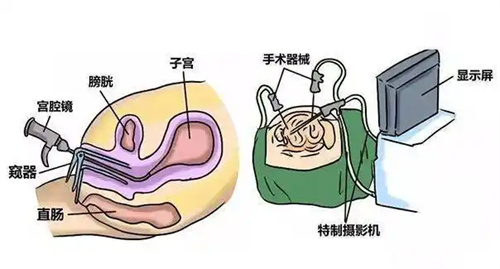
宫腔镜检查治疗的适应症:
✓ 异常子宫出血
✓ 可疑宫腔粘连
✓ 超声检查的异常,宫颈回声及占位病变
✓ 宫内节育器异位取出
✓ 原因不明的不孕
✓ 子宫造影异常
✓ 反复流产
腹腔镜:微创界的“全能选手”
在外科手术领域,腹腔镜技术堪称革命性突破。仅需在腹部开2-4个微小切口,通过置入专用镜头和器械,医生就能将盆腹腔内的画面实时投映到屏幕上。
凭借清晰直观的视野,医生不仅能精准探查病灶,更能在“零距离”监控下完成手术操作,实现检查与治疗一步到位,成为大多数传统开腹手术的优选替代方案。
宫腹腔镜联合手术的适应症:
✓ 子宫输卵管造影提示一侧或双侧输卵管阻塞、积水;
✓ 子宫输卵管造影提示输卵管弥散欠佳,不孕时间长者;
✓ 不明原因不孕者;
✓ 不孕症合并子宫畸形、卵巢囊肿、子宫肌瘤者。
宫/腹腔镜手术虽以微创著称,但风险不容忽视。从手术操作到术后恢复,三大核心风险需重点关注:
1. 手术中的“隐形雷区”
任何手术都暗藏风险,宫/腹腔镜也不例外。术中可能遭遇出血、感染、发热等常见问题,严重时甚至引发子宫穿孔、空气栓塞,或是因病情复杂被迫中转开腹。
更需警惕的是,腹腔镜子宫手术患者在妊娠期,还存在子宫破裂的潜在危机。不过相比传统手术,微创手术凭借出血少、恢复快的优势,整体风险相对可控。

2. 术后复发与粘连难题
对不孕症患者而言,手术往往只能“治标”。无论是囊肿、肌瘤的切除,还是粘连松解,都难以杜绝疾病卷土重来。子宫内膜异位症、子宫肌瘤本就极易复发,而粘连问题更因手术局限性和疾病特性,术后有再次粘连的概率。
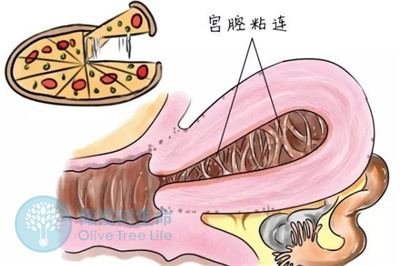
临床数据显示:子宫内膜异位症(卵巢内异囊肿)患者术后1-5年内,复发率高达11%——32%,每3名患者中就有1人需再次接受腹腔镜手术;
子宫肌瘤剔除术后,复发风险随时间急剧攀升,术后1年复发率11.7%,8年时竟飙升至84.4%。
更令人揪心的是,中重度宫腔粘连经宫腔镜分离手术后,62.5%的患者会再次陷入粘连困境。反复手术不仅让子宫内膜愈发脆弱,更让无数女性的求子之路雪上加霜。
3.对卵巢和子宫的永久性损伤
《早发性卵巢功能不全的临床诊疗中国专家共识》明确指出:
“部分盆腔手术(如子宫切除术、卵巢肿瘤切除术、卵巢子宫内膜异位囊肿剔除术及子宫动脉栓塞术)可能会损伤卵巢功能,一些影响卵巢血运或引起炎症的医源性因素均可能引起卵巢功能损害和永久性的卵巢衰竭”。
所以,姐妹们也不要迷信不孕症的宫腹腔镜的手术治疗。术后科学用药、精准调理病因、预防复发,远比单纯手术更能守护生育希望。毕竟,保护好卵巢和内膜,才是抓住好孕的关键防线!

手术≠根治,多维度调理才是关键
从临床数据到真实案例,无数患者用亲身经历印证:面对内异症、宫腔粘连、输卵管积水等不孕顽疾,手术往往只能解决表面病灶,却无法触及疾病根源。
研究显示,超80%的这类患者存在炎症高反应与免疫失衡,这也正是术后卵子质量差、反复胎停、移植失败的“幕后推手”。
若放任慢性炎症与炎症因子持续作祟,不仅疾病极易卷土重来,更会让受孕之路难上加难。
科学的解决方案需要多管齐下:调节雌激素水平恢复内分泌平衡,以抗炎饮食+营养素强化肠道屏障、改善炎症微环境;借助中医汤药、热敷、温灸等手段整体调理体质;补充VC、姜黄素、谷胱甘肽等抗氧化剂,从细胞层面修复损伤。

对抗慢性炎症与复发性疾病,单一手术或药物治疗往往收效难以令人满意。唯有整合生殖营养、功能医学、中医调理与健康管理的多维度干预方案,才能直击不孕根源,为患者开辟通往好孕的康庄大道。

国外试管婴儿服务
LOVE & FAMILY
让你实现做父母的梦想
圆梦热线: 4008-257-611